Die Lebertransplantation ist ein anerkanntes Verfahren zur Behandlung von Lebererkrankungen im Endstadium. Die mittlerweile äußerst erfreulichen Ergebnisse der Lebertransplantation können nur durch eine sorgfältige Auswahl geeigneter Patienten und Abschätzung des richtigen Transplantationszeitpunktes erzielt werden.
Vor Aufnahme der Patienten auf die Lebertransplantationswarteliste ist deshalb eine besonders gründliche Untersuchung in verschiedenen medizinischen Fachgebieten notwendig. Diese multidisziplinäre Untersuchung hat zwei wesentliche Ziele:
1. Beurteilung der Notwendigkeit einer Lebertransplantation (Transplantationsindikation)
2. Ausschluss von Transplantationshindernissen (KontraindikationDeutsch Gegenanzeigen. Umstände, bei denen die Behandlung nicht angewendet werden darf.en)
Für die Beurteilung der Transplantationsindikation sind Informationen über Ursache und Schweregrad der Lebererkrankung wesentlich. Die Ursache einer Lebererkrankung kann in den meisten Fällen allein durch Blutuntersuchungen festgestellt werden. Beispielhaft genannt seien hier serologische Untersuchungen zum Nachweis einer Hepatitis A, B oder C (positive Antikörper oder direkter Virusnachweis), der Autoimmun- Hepatitis (z.B. positive antinukleäre Antikörper) und primär biliäre Zirrhose (positive antimitochondriale Antikörper), während laborchemische Untersuchungen des Eisen- oder Kupferstoffwechsels die Diagnose einer Eisenspeicherkrankheit (Hämochromatose) oder Kupferspeicherkrankheit (Morbus Wilson) ermöglichen. Ist die Diagnose bereits bekannt, sollte sie dennoch durch das Transplantationszentrum überprüft bzw. bestätigt werden.
Die Diagnose ist für die Planung einer Lebertransplantation von großer Bedeutung. So muss im Falle einer chronischen Hepatitis- B- Infektion eine antivirale Behandlung vor und nach Transplantation erfolgen, um die für die transplantierte Leber äußerst gefährliche Hepatitis- B- Reinfektion zu verhindern. Bei Patienten mit einer chronischen Hepatitis- C- Infektion kann die nahezu immer auftretende Reinfektion des transplantierten Organs noch nicht verhindert werden. Aufgrund neuerer Studien scheint jedoch eine wirksame Behandlung der Hepatitis- C-Reinfektion durch eine frühzeitige Interferon/Ribavirin- Kombinationstherapie nach Transplantation möglich.
Auch Patienten mit einer Leberzirrhose durch chronischen Alkoholmissbrauch gilt wegen der potenziellen Gefahr eines Alkoholrückfalls besondere Aufmerksamkeit. Regelmäßige Kontrolluntersuchungen zur Überprüfung der Alkoholabstinenz während der Wartezeit sowie eine psychologische Betreuung der Patienten vor und nach Transplantation sind meist unerlässlich.
Die genaue Klärung der Ursache einer Lebererkrankung kann darüber hinaus für die Familie des Erkrankten von großer Bedeutung sein. Im Falle einer chronischen Infektion mit dem Hepatitis- B- oder -C- Virus oder Nachweis der vererbbaren Speicherkrankheiten Hämochromatose und Morbus Wilson sollte unbedingt eine Untersuchung der Partner und/oder verwandter Personen erfolgen. Hierdurch können diese Erkrankungen nicht selten in einem noch behandelbaren Stadium erkannt oder die Übertragung (Hepatitis B) durch Impfung der Partner und Kinder verhindert werden.
Zur Bestimmung des Schweregrades einer Leberzirrhose hat sich die Klassifikation nach Child-Pugh bewährt. In die Berechnung des Stadiums gehen sowohl Laborwerte (Quick- Wert, Bilirubin und Albumin) als auch Komplikationen der Erkrankung (Aszites, hepatische Enzephalopathie) ein. Je nach Schweregrad der Laborveränderungen und Komplikationen werden für jeden der oben genannten 5 Parameter 1, 2 oder 3 Punkte vergeben und anschließend addiert. Im günstigsten Fall werden nur 5 Punkte erreicht, im ungünstigsten Fall dagegen 15 Punkte. Je nach erzielter Punktzahl ergeben sich ein Stadium Child A (5 – 6 Punkte), Child B (7- 9 Punkte) oder Child C (10-15 Punkte).
Bei Vorliegen einer Leberzirrhose im Stadium Child A beträgt das 1- Jahres- Überleben nahezu 100%. Die Prognose dieser Patienten ist also gut und eine Lebertransplantation noch nicht notwendig. Eine Ausnahme stellt lediglich der Nachweis eines hepatozellulären Karzinoms dar, das nicht operativ entfernt werden kann. In diesem Fall ist bereits im Stadium Child A eine Lebertransplantation indiziert. Im Stadium Child B beträgt das 1- Jahres- Überleben dagegen nur noch 80% und entspricht damit dem derzeitigen 5- Jahres- Überleben nach Lebertransplantation. In einem Stadium Child B ist deshalb eine Lebertransplantation zu empfehlen. Bei einem Stadium Child C mit einem 1- Jahres- Überleben von nur 50% ist eine Lebertransplantation dringend notwendig. Leider kommen in diesem Stadium nicht mehr alle Patienten für eine Lebertransplantation in Frage, da bereits ein sehr schlechter Allgemein- und Ernährungszustand ohne Aussicht auf ein Überleben des schweren operativen Eingriffs vorliegen kann.
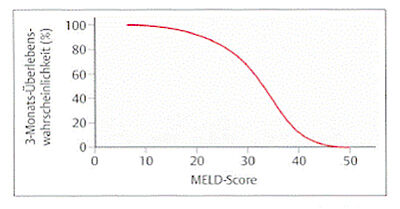
Zur Einschätzung der kurzfristigen Prognose wird der sogenannte MELD (Model-of-Endstage-Liver_Disease) score verwendet. Für die Berechnung werden Serum Kreatinin, Bilirubin und Gerinnung (INR) benötigt (siehe Link unten: 2. Patienteninformation) Der MELD score kann zwischen 6 Punkten und 40 Punkten betragen. Je höher der Punktwert, umso niedriger ist die Wahrscheinlichkeit des Patienten, die nächsten 3 Monate ohne Lebertransplantation zu überleben. Die Abbildung zeigt die geschätzte Überlebenswahrscheinlichkeit bei verschiedenen MELD Werten. Im Eurotransplantbereich ist die Höhe des MELD Score wesentlich für die Organzuteilung.
Anmerkung der Redaktion zum Ersatz des lab MEKD-Score durch den labReMELD-Na-Score
Erklärung können sie hier herunter laden
Weiterführende Links:
1. MELD-Kalkulator (Hier können Sie Ihren aktuellen MELD Score errechnen; bitte kopieren Sie hierfür den Link in die Adresszeile Ihres Internetbrowsers.):
MELD-Kalkulator - Nicht mehr aktuell
2. Patienteninformation ReMELD-Na-Score von Lebertransplantierte Deutschland e.V.:
3. Richtlinien der Bundesärztekammer (Aufnahme auf die Warteliste, ReMELD-Na-Score u.a.):
Richtlinien der Bundesärztekammer - Bekanntmachung vom 25.03.2025
Blutuntersuchung
Technische Untersuchungen (obligat)
Technische Untersuchungen (fakultativ)
Konsilaruntersuchungen
Ist die Indikation zur Lebertransplantation auf Grund des Schweregrades einer Lebererkrankung gegeben, erfolgt im nächsten Schritt der Ausschluss von KontraindikationDeutsch Gegenanzeigen. Umstände, bei denen die Behandlung nicht angewendet werden darf. en. Diese können durch die Lebererkrankung selbst oder durch schwere Erkrankungen anderer Organe bedingt sein. Folgende Erkrankungen der Leber gelten auf Grund der in zahlreichen Studien dokumentierten schlechten Ergebnisse international als absolute KontraindikationDeutsch Gegenanzeigen. Umstände, bei denen die Behandlung nicht angewendet werden darf. : Fortgeschrittene Leberzellkarzinome>5 cm, Gallengangskarzinome, Lebermetastasen sowie ausgedehnte Thrombosen der Pfortader ohne Aussicht auf eine adäquate Blutversorgung der transplantierten Leber. Der Ausschluss dieser KontraindikationDeutsch Gegenanzeigen. Umstände, bei denen die Behandlung nicht angewendet werden darf. en gelingt in der Regel durch eine Untersuchung der Leber und Lebergefäße mittels Ultraschall, Computertomographie und Kernspintomographie. Im Falle einer fraglichen Pfortaderthrombose erfolgt zusätzlich eine angiographische Gefäßdarstellung durch ein mittels Katheter in das Gefäßsystem verabreichtes Kontrastmittel.
Schwerwiegende Erkrankungen anderer Organe können das Operationsrisiko dramatisch erhöhen. Hierzu zählen vor allem Herz- und Lungenerkrankungen, die durch folgende Untersuchungen abgeklärt werden: Konventionelle Röntgen-Aufnahme von Herz und Lunge, Ruhe- EKG, Belastungs- EKG, Ultraschall-Untersuchung des Herzens (Echokardiographie) zum Ausschluss relevanter Funktionsstörungen ergänzt durch eine Lungenfunktionsprüfung. Falls diese Untersuchungen Hinweise auf eine Herzerkrankung ergeben oder Risikofaktoren für eine Erkrankung der Herzkranzgefäße (z.B.langjähriger Nikotinkonsum, Fettstoffwechselstörung, Diabetes mellitus) vorliegen, muss zusätzlich eine Herzkatheter-Untersuchung einschließlich angiographischer Darstellung der Herzkranzgefäße durchgeführt werden.
Absolute Kontraindikationen sind ferner bösartige Erkrankungen anderer Organe, die durch Laboruntersuchungen und Bild gebende Verfahren (Röntgen- Aufnahme der Thoraxorgane, Untersuchung der Bauchorgane mittels Ultraschall, Computertomographie und Gastroskopie) ausgeschlossen werden. Bei Patienten, die das 40. Lebensjahr überschritten haben, wird zusätzlich eine Dickdarmspiegelung (Coloskopie) bzw. gynäkologische Untersuchung empfohlen.
Bakterielle Infektionen, die durch die immunsuppressive Therapie nach Transplantation fulminant verlaufen können, gilt es ebenfalls auszuschließen bzw. vor der Transplantation zu behandeln. Ergänzend zu den bereits genannten Untersuchungen muss deshalb ein entzündlicher Focus durch eine zahnärztliche und HNO- ärztliche Untersuchung ausgeschlossen werden.
Neben organisch bedingten Kontraindikationen sind auch mögliche Einwände von psychiatrischer Seite zu berücksichtigen. So können schwerwiegende psychiatrische Erkrankungen mit ungünstiger Prognose bereits gegen eine Transplantation sprechen. Begründete Zweifel an der Zuverlässigkeit und Motivation hinsichtlich einer unbedingt erforderlichen Alkoholabstinenz, der regelmäßigen Vorstellung zu Kontrolluntersuchungen vor und nach Lebertransplantation sowie der zuverlässigen Einnahme der zur Vermeidung einer Organabstoßung notwendigen immunsuppressiven Medikamente sind ebenfalls als schwerwiegende Argumente gegen eine Lebertransplantation anzusehen. Das Ergebnis einer psychiatrischen Untersuchung ist für die Entscheidung zur Transplantation deshalb ebenso wichtig wie die Ergebnisse der zahlreichen technischen Untersuchungen.
Auf der Basis der gewonnen Informationen zu Indikationen und Kontraindikationen trifft dann ein multidisziplinäres Lebertransplantationsteam eine Konsensusentscheidung über die Eignung des Patienten zur Transplantation.
Prof. Dr. A. L. Gerbes
Leber Centrum München
www.lcm-muenchen.de
Universitätsklinikum München Großhadern
Lebertransplantierte Deutschland e.V.
Montag - Freitag 9:00 bis 13:00 Uhr
Telefon: 02302/1798991
Fax: 02302/1798992
Sie möchten Mitglied werden?
Hier gehts zur Beitrittserklärung
Sie möchten unsere Arbeit unterstützen?
Hier können Sie spenden