Im Jahr 1983 wurde erstmalig über ein weiteres Hepatitis-Virus berichtet: das Hepatitis-E-Virus. [1]
Hatte man das Virus zuvor vor allem mit Infektionen in den Tropengebieten verbunden, so hat das Virus in den letzten Jahren auch zunehmend in Deutschland an Relevanz gewonnen.
Dies liegt insbesondere an den zunehmenden Hepatitis-E-Fällen in Deutschland sowie an den neuen Erkenntnissen über die chronischen Verläufe bei immunsupprimierten Patienten. Aktuell gibt es mind. 300.000 Infektionen pro Jahr in
Deutschland. [2]
Foto: en.wikipedia – Centers for Disease Control and Prevention‘s Public Health Image Library (PHIL), id #5605.
Die Hepatitis-E-Infektion wird durch das Hepatitis-E-Virus (HEV) verursacht, welches als ein RNA-Virus aus der Familie der Hepeviridae stammt. Eine weitergehende Differenzierung erfolgt in die Subtypen 1–4. Das Hepatitis-E-Virus ist weltweit verbreitet.
In vielen afrikanischen und asiatischen Ländern kommt es zu sporadischen Infektionen durch die Genotypen 1 und 2, die vorwiegend durch eine unzureichende
Trinkwasser- und Lebensmittelhygiene verursacht werden. Auch in Deutschland, weiteren Ländern Europas und Nordamerika kommt das Hepatitis-E-Virus endemisch vor, vorwiegend ist hier der Genotyp 3 verbreitet.
Die Prävalenz der Hepatitis-E-Antikörper als Zeichen einer (durchgemachten) Infektion liegt bei etwa 15%. Die Zahl der an das Robert-Koch-Institut gemeldeten
Hepatitis-E-Infektionen ist in den letzten Jahren gestiegen, was jedoch wahrscheinlich vorwiegend auf eine erhöhte Wahrnehmung und sensitive Diagnostik zurückzuführen ist. [3]
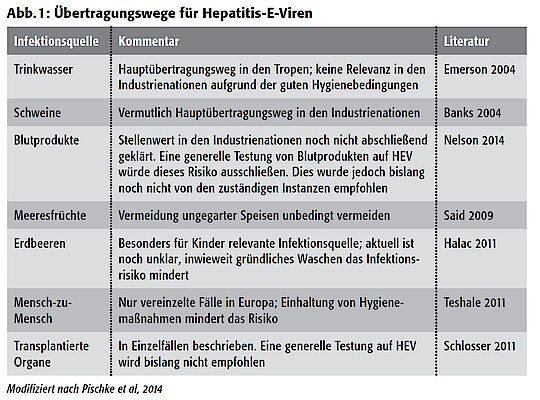
Für den in Deutschland vorkommenden Genotyp 3 stellt vor allem das Hausschwein das größte Reservoir dar. Eine Infektion mit dem Virus erfolgt über den Verzehr von rohem oder nur unzureichend gegartem Schweinefleisch (z.B. Mett). Auch Wildtiere können das Virus anreichern, sodass auch der Verzehr von ungenügend gegartem Wild zu einer Infektion führen kann. Zudem kann das Virus auch parenteral (z.B. durch Blutprodukte oder durch eine Organtransplantation) übertragen werden.4 Theoretisch ist auch eine Kontaktübertragung (z.B. durch Schmierinfektion)
möglich. Dies ist jedoch in Deutschland nur sehr selten und trifft vorwiegend für Länder mit einem geringen Hygienestandard zu (Abbildung 1).
Bei Patienten mit einer chronischen Lebererkrankung oder bei Schwangeren im letzten Schwangerschaftsdrittel kommt es oft zu einem akuten Krankheitsverlauf, der in bis zu 20 % der Fälle tödlich verlaufen kann. Bei Patienten mit einer Immunschwäche (z.B. HIV-Patienten, Patienten mit Immunsuppression, Patienten an der Dialyse) kommt es oft zu chronischen Verläufen mit der raschen Entwicklung einer Leberzirrhose. [5]
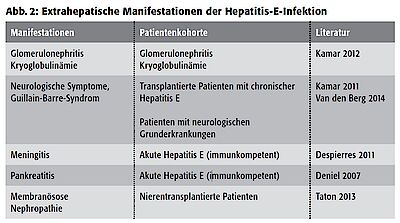
Der Zeitraum zwischen Infektion und den ersten Symptomen beträgt 15–60 Tage. Die Infektion verläuft in der Regel asymptomatisch, so dass die Infektion bei den meisten Menschen ausheilt, ohne dass sie bemerkt wurde. Kommt es zur Ausbildung von Symptomen, so können diese sehr vielfältig sein. Viele Patienten berichten lediglich über Abgeschlagenheit, Unwohlsein und milde gastrointestinale Beschwerden, wie z.B. Übelkeit, Erbrechen oder leichte Diarrhöen. In seltenen Fällen kann es jedoch auch zu schweren Verläufen mit Ausbildung einer Hepatitis führen. Hierbei kommt es zu einer Gelbfärbung der Haut (Ikterus), dunklem Urin und hellem Stuhl, Fieber, Müdigkeit und Abgeschlagenheit, Bauchschmerzen, Übelkeit, Erbrechen und Diarrhöen. Es kommt zum Anstieg der Leberwerte (Transaminasen, Cholestaseparameter) und der Infektwerte. Selten kann es auch zu extrahepatischen Manifestationen der Hepatitis E kommen. Dabei treten insbesondere neurologische Symptome (z.B. Guillain-Barré-Syndrom, Meningitis, neuralgische Schulteramyotrophie) oder eine Mitbeteiligung der Nieren (z.B. Glomerulonephritis) auf (Abbildung 2).
In der Regel heilt die Erkrankung von selber aus und führt zu keinen langfristigen Leberschäden. Die Antikörper bleiben auch nach der Erkrankung im Blut nachweisbar. Ob dadurch ein Schutz vor einer erneuten Infektion besteht, ist jedoch bisher nicht ausreichend geklärt.
Bei immunsupprimierten Patienten schafft es das Immunsystem oft nicht, das Virus effektiv zu bekämpfen. Es kommt zu einer chronischen Hepatitis-E-Infektion.
Von einer chronischen Hepatitis E spricht man, wenn das Virus länger als 3 Monate im Blut oder Stuhl nachweisbar ist. Eine chronische Hepatitis-E-Infektion verläuft für den Patienten oft unbemerkt und äußert sich nur durch erhöhte Leberwerte im Blut. Jedoch kann die chronische Infektion in kurzer Zeit zu einer Leberzirrhose mit potenziell lebensbedrohlichen Komplikationen führen. [6]
Die akute Hepatitis-E-Infektion bedarf bei immunkompetenten Patienten in der Regel keiner speziellen Therapie. Bei immunsupprimierten Patienten und einem chronischen Verlauf der Hepatitis-E-Infektion
(Virusnachweis für > 3 Monate) kann eine Therapie mit Ribavirin erfolgen. Die Therapie muss für
mindestens 3 Monate durchgeführt werden. Eine Überprüfung des Therapieansprechens erfolgt 4 Wochen nach Beginn der antiviralen Therapie.
Sollte sich 4 Wochen nach Therapiebeginn weiterhin Virus im Blut oder Stuhl nachweisen lassen, so wird empfohlen, die Therapiedauer auf insgesamt mindestens 5 Monate zu verlängern. Als Nebenwirkung der Ribavirintherapie kann es zu einem Abfall der Hämoglobinkonzentration im Blut kommen, sodass eine Anpassung der Dosis bei bekannter Blutarmut oder bekannter Niereninsuffizienz notwendig ist.
Bei Patienten mit Immunsuppression kann auch die Art der Immunsuppression einen Einfluss auf den Verlauf der Erkrankung haben. In einigen Studien zeigte sich, dass es unter der Immunsuppression mit Tacrolimus häufiger zu einem chronischen Verlauf kommt.7 Demgegenüber erscheint die Mycophenolat-Mofetil-Therapie das Risiko für eine Chronifizierung zu reduzieren. [8]
Ob eine Umstellung der Immunsuppression aufgrund dieser Daten sinnvoll ist, sollte jedoch abhängig vom Einzelfall entschieden werden.
Grundsätzlich gilt, dass ausreichende Lebensmittel- und Trinkwasserhygiene eingehalten werden sollen. Dazu gehört in Deutschland, dass Produkte von Schwein und Wild (z.B. Wildschwein, Reh, Hirsch) nur ausreichend durchgegart verzehrt werden sollten. Das Fleisch sollte für mindestens 20 Minuten bei > 70 °C erhitzt
werden. Es sollte eine ausreichende Küchenhygiene eingehalten werden.
Ein Impfstoff gegen das Hepatitis-E-Virus ist zwar in China vorhanden, in Deutschland jedoch bisher nicht zugelassen. In anderen Gebieten mit einem geringen Hygienestandard, insbesondere Asien und Afrika, sollte der Verzehr von nicht abgekochtem Leitungswasser (u.a. auch Eiswürfel) vermieden werden. Außerdem sollten nur ausreichend erhitzte Speisen verzehrt werden. Auch hier gilt die Regel: „Cook it, peel it or leave it!“ (Schäle es, koche es oder vergiss es!).
Im Fall von Erkrankungen innerhalb der Familie/nahen Angehörigen ist eine Übertragung auf andere Angehörige sehr unwahrscheinlich. Zur Sicherheit sollte dennoch auf eine ausreichende persönliche Hygiene und eine Stuhlisolation des Erkrankten (separate Toilette und ausreichende Desinfizierung) geachtet werden.
1. Balayan MS. Epidemiology of hepatitis E virus infection. J Viral Hepat. 1997; 4(3):155-65.
2. RKI: Hepatitis-E-Virus-Infektion aus virologischer Sicht. Epid Bull 2015,15: 119-127.
3. Pischke S, Behrendt P, Bock CT, Jilg W, Manns MP, Wedemeyer H. Hepatitis E in Germany – an under-reported infectious disease. Dtsch Arztebl Int. 2014;111(35-36):577-83.
4. Pischke S, Wedemeyer H. Hepatitis E virus infection: multiple faces of an underestimated problem. J Hepatol. 2013;58(5):1045-6.
5. Behrendt P, Steinmann E, Manns MP, Wedemeyer H. The impact of hepatitis E in the liver transplant setting. J Hepatol. 2014;61(6):1418-29.
6. Pischke S, Wedemeyer H. Chronic hepatitis E in liver transplant recipients: a significant clinical problem? Minerva Gastroenterol Dietol. 2010;56(2):121-8.
7. Kamar N, Garrouste C, Haagsma EB, Garrigue V, Pischke S, Chauvet C, et al. Factors associated with chronic hepatitis in patients with hepatitis E virus infection who have received solid organ transplants. Gastroenterology. 2011;140(5):1481-9.
8. Pischke S, Stiefel P, Franz B, Bremer B, Suneetha PV, Heim A, et al. Chronic hepatitis e in heart transplant recipients. Am J Transplant. 2012;12(11):3128-33
Lebertransplantierte Deutschland e.V.
Montag - Freitag 9:00 bis 13:00 Uhr
Telefon: 02302/1798991
Fax: 02302/1798992
Sie möchten Mitglied werden?
Hier gehts zur Beitrittserklärung
Sie möchten unsere Arbeit unterstützen?
Hier können Sie spenden