Die Zystenleber bezeichnet eine Erkrankung, bei der die Leber mit einer Vielzahl von Zysten durchsetzt ist, die ein fortschreitendes Wachstum aufweisen. Häufig findet man diese im Rahmen der autosomal-dominanten polyzistischen Nierenerkrankung (ADKPD), jedoch kann die polyzystische Lebererkrankung (PLD) auch ohne Nierenbeteiligung autosomal-dominant vererbt auftreten. Meist sind Frauen ab dem 40. Lebensjahr von der Erkrankung betroffen.
Aufgrund der genetischen Komponente ist die Anamnese bei den Patienten besonders wichtig. Familienangehörige von Erkrankten sollten sich vorsorglich untersuchen lassen. Die klinischen Symptome der Erkrankung richten sich nach der Organbeteiligung. Bei Zystennieren kann es zum Nierenversagen kommen, so dass ein Nierenersatzverfahren notwendig wird. Die Zystenleber führt hingegen nicht zum Leberversagen, sondern zur Immobilität durch deren raumfordernden Charakter.
Die Patienten berichten regelhaft über einen Leistungsknick und eine reduzierte Lebensqualität. Des Weiteren werden Probleme bei der Aufnahme größerer Mahlzeiten oder Trinkmengen und Oberbauchbeschwerden berichtet. Malnutrition und kachexie sind die Folge. Seltenere Komplikationen beinhalten die Gallenwegsobstruktion, Cholestase und Zysteninfektionen. Bei der klinischen Untersuchung imponiert ein vorgewölbtes pralles Abdomen. Der Leberunterrand reicht oftmals bis in die Beckenregion. Diese innere Verblockung führt zu einer zunehmend eingeschränkten Beweglichkeit. In seltenen Fällen kommt es durch die Zystenleber zu einer Kompression der unteren Hohlvene, dem „Budd-Chiari-like Syndrom“, der Lebervenen oder der Pfortader. Dies kann zu einem Pfortaderhochdruck (portale Hypertension) mit Bauchwasser (Ascites), Krampfadern der Speiseröhre (Ösophagusvarizen) und Größenzunahme der Milz (Splenomegalie) führen (Bernts LHP 2019).
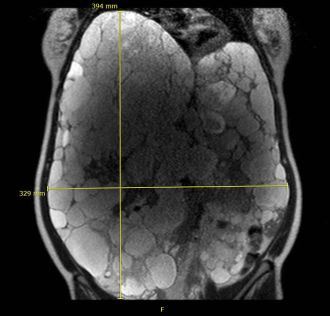
Diagnostisch sollte initial eine Sonographie des Abdomens erfolgen. Die Größe und Anzahl der Zysten, komplizierte Zysten (z.B. Einblutung), die Leberränder und freie Flüssigkeit können hierdurch erkannt werden. Eine genauere Bestimmung der Lebergröße gelingt mit den schnittbildgebenden Verfahren, wobei die Kernspintomographie (MR) wegen der fehlenden Strahlenbelasatung der Computertomographie (CT) vorgezogen werden sollte. Abhängig vom Körpergröße-adaptierten Lebervolumen unterscheidet man drei Schweregrade der Erkrankung: mild (<1600 ml/m), moderat (1600-3200 ml/m) und schwerwiegend (>3200 ml/m) (Kim 2015).
Zum Nachweis eines „Budd-Chiari-like Syndrom“ wird beim MR oder CT ein Kontrastmittel intravenös appliziert oder dies direkt durch eine Venographie nachgewiesen. Für die Darstellung von Gallenwegsobstruktionen sollte primär eine MR-Cholangiographie erfolgen.

Die Behandlungsmöglichkeiten bei der Zystenleber beinhalten medikamentöse, interventionelle und operative Verfahren, die das Ziel einer Lebervolumenreduktion haben (van Aerts 2018, Neijenhuis 2018). Bei den medikamentösen Therapieoptionen werden gegenwärtig Somatostatin-Analoga (SSA) favorisiert. Das Wachstum der Zystenlebern konnte durch SSA um 3-8% gesenkt werden, wohingegen in der Kontrollgruppe eine Zunahme von 1-8% beobachtet wurde (van Aerts 2018). Interventionell kann durch perkutane Sklerotherapie oder operative Leberresektion eine Reduktion des Lebervolumens angestrebt werden, wobei die ResektionDie chirurgische Entfernung des Tumors. mit einer Morbidität von 21 % und einer Mortalität von 3% einhergeht (Aussilhou 2010, Chebib 2016). Alternativ zur ResektionDie chirurgische Entfernung des Tumors. wurden auch transarterielle Embolisationen (TAE) beschrieben (Hoshino 2014). Laparoskopische Leberzystenfensterungen sind meist bei einzelnen großen Zysten sinnvoll. Bei ausgeprägter Hepatomegalie durch multiple überwiegend kleine Zysten ist die Lebertransplantation zu empfehlen, insbesondere wenn die Lebensqualität hochgradig eingeschränkt ist. Ebenso sollte eine Lebertransplantation erwogen werden, wenn hierdurch spezifische Komplikationen geheilt werden können. Zu diesen zählen die Malnutrition, Kachexie, Gallengangobstruktion, Cholestase, rekurrente Infektionen der Leberzysten, refraktärer Ascites, Pfortaderhochdruck, Ösophagusvarizenblutungen oder eine Abflussstörung der Lebervenen geheilt werden können (Arrazola L 2006). Die Daten des European Liver Transplant Registry (ELTR) weisen eine 5 Jahres Patienten- und Transplantat-Üeberlebensrate von 92.3 und 87.5 % auf (van Keimpema 2011).
Der Zugang zur Lebertransplantation erfolgt gemäß der Richtlinie der Bundesärztekammer über die Erfolgsaussicht und die medizinische Dringlichkeit. Letztere wird über den lab-MELD vorgegeben. Bei Vorliegen von 1) Ascites oder Varizenblutungen, 2) einem Budd-Chiari-like Syndrom, 3) einer eingeschränkten Möglichkeit zur Zystenfensterung wegen Ascites, 4) einer hochgradigen Malnutrition, 5) Dialysabhängigkeit in Kombination mit einem der Kriterien 1) bis 4) oder 6) einer Kreatinin-Clearance von 20-30 ml/min in Kombination mit einem Kriterium 1) bis 5) kann über eine Standard-Ausnahme ein match-MELD gewährt werden, der meist einer höheren Wartelistenmortalität entspricht als der lab-MELD.
Bei Patienten mit zusätzlicher terminaler Niereninsuffizienz aufgrund von Zystennieren ist die Nierentransplantation grundsätzlich die Therapie der Wahl. Falls diese nicht durchgeführt werden kann, ist ein anderes Nierenersatzverfahren (z.B. Hämodialyse) erforderlich. Die Frage der simultanen oder zweizeitigen Leber- und Nierentransplantation ist zu diskutieren. Für ein simultanes Vorgehen spricht der immunologische Vorteil nur die Antigene eines Spenders zu erhalten. Der Eingriff ist jedoch umfangreicher und bei Versterben des Empfängers mit dem Verlust von zwei Spenderorganen verbunden. Das zweizeitige Vorgehen „spart“ somit Spendernieren und erlaubt eine „komplikationsärmere“ Nierentransplantation nach Stabilisierung der Lebertransplantatfunktion. Die Patienten, die vor der Lebertransplantation bereits terminal dialysepflichtig waren, erhalten bei dem zweizeitigem Vorgehen 3 Monate nach Lebertransplantation 500 Bonuspunkte auf der Warteliste zur Nierentransplantation und können somit meist innerhalb von 12 Monaten transplantiert werden.
Prof. Dr. med. Felix Braun, FEBS, MBA
Sektion Klinische Transplantation
Universitätsklinikum Schleswig-Holstein
(UKSH), Campus Kiel
Literatur (alphabetisch):
Arrazola L, Moonka D, Gish RG, Everson GT. Model for end‐stage liver disease (MELD) exception for polycystic liver disease. Liver Transpl. 2006; 12( 12 Suppl 3): S110‐ S111.
Aussilhou B, Douflé G, Hubert C, et al. Extended liver resection for polycystic liver disease can challenge liver transplantation. Ann Surg. 2010; 252( 5): 735‐ 743.
Stand: Januar 2020
Malnutrition -Mangelernährung
Kachexie – krankhafte, starke Abmagerung
Gallenwegsobstruktion – teilweiser oder kompletter Verschluss im Gallengangssystem
Venographie – Darstellung venöser Gefäße
Cholangiographie – Darstellung der Gallenwege
Somatostatin-Analoga – Medikamentengruppe, die die wirkweise des körpereigenen Somatostatin imitieren und das Wachstum von Leberzysten verlangsamen kann.
Sklerotherapie- Durch Punktion Entleerung einzelner Zysten und zeitlich begrenzte Wiederbefüllung mit einem verödendem Wirkstoff (z.B. Äthanol, Ethoxysklerol) mit dem Ziel der Zystenverkleinerung.
Transarterielle EmbolisationKünstlicher Verschluss der Blutgefäße. - Verödung („Verstopfung“) von zuführenden arteriellen Blutgefäßen mit kleinsten Partikeln
Laparaskopische Leberzystenfensterung – Entfernung von Zystendeckeln mit Entleerung der Zysten mittels „Schlüssellochmethode“
Hepatomegalie – Lebervergrößerung (z.B. hier durch flüssigkeitsgefüllte Zysten)
Refraktärer Ascites – trotz verschiedener Therapien (medikamentös, diätisch) auftretende Wassereinlagerungen.
Glossar: Jutta Riemer
Lebertransplantierte Deutschland e.V.
Montag - Freitag 9:00 bis 13:00 Uhr
Telefon: 02302/1798991
Fax: 02302/1798992
Sie möchten Mitglied werden?
Hier gehts zur Beitrittserklärung
Sie möchten unsere Arbeit unterstützen?
Hier können Sie spenden